O melanoma é um tipo de câncer de pele que se desenvolve quando os melanócitos (as células que dão à pele sua cor bronzeada ou marrom) começam a crescer descontroladamente. O câncer começa quando as células do corpo começam a crescer descontroladamente. As células em quase qualquer parte do corpo podem se tornar câncer e, então, se espalhar para outras áreas do corpo.
O melanoma é muito menos comum do que alguns outros tipos de câncer de pele. Mas o melanoma é mais perigoso porque é muito mais provável que se espalhe para outras partes do corpo se não for detectado e tratado precocemente.
O melanoma é um câncer que começa nos melanócitos. Outros nomes para esse câncer incluem melanoma maligno e melanoma cutâneo. A maioria das células de melanoma ainda produz melanina, então os tumores de melanoma são geralmente marrons ou pretos. Mas alguns melanomas não produzem melanina e podem ter uma aparência rosa, bronzeada ou mesmo branca.
Os melanomas podem se desenvolver em qualquer parte da pele, mas são mais propensos a começar no tronco (tórax e costas) nos homens e nas pernas nas mulheres. O pescoço e o rosto são outros locais comuns.

A pele com pigmentação escura diminui o risco de melanoma nesses locais mais comuns, mas qualquer pessoa pode ter melanoma nas palmas das mãos, solas dos pés ou sob as unhas. Os melanomas nessas áreas constituem uma porção muito maior dos melanomas em negros do que em brancos.
Os melanomas também podem se formar em outras partes do corpo, como olhos, boca, órgãos genitais e região anal, mas são muito menos comuns do que o melanoma da pele.
Um nevo (sinal) é um tumor benigno da pele que se desenvolve a partir dos melanócitos. Quase todo mundo tem sinais de pele. Quase todas os nevos são inofensivos, mas ter alguns tipos pode aumentar o risco de melanoma.
Nevo de Spitz é uma espécie de sinal que às vezes se parece com um melanoma. É mais comum em crianças e adolescentes, mas também pode ser visto em adultos.
Esses tumores são normalmente benignos e não se espalham. Mas às vezes os médicos têm dificuldade em distinguir nevos de Spitz de melanomas verdadeiros, mesmo quando os examinam ao microscópio. Portanto, eles são freqüentemente removidos, apenas por segurança.

O melanoma é 20 vezes mais comum em brancos do que em negros. No geral, o risco ao longo da vida de contrair melanoma é de cerca de 2,6% (1 em 38) para brancos, 0,1% (1 em 1.000) para negros. O risco de cada pessoa pode ser afetado por vários fatores diferentes, descritos em fatores de risco para câncer de pele melanoma.
O melanoma é mais comum em homens em geral, mas antes dos 50 anos as taxas são mais altas nas mulheres do que nos homens. O risco de melanoma aumenta à medida que as pessoas envelhecem. A idade média das pessoas quando é diagnosticado é de 65 anos. Mas o melanoma não é incomum, mesmo entre aqueles com menos de 30 anos. Na verdade, é um dos cânceres mais comuns em adultos jovens (especialmente mulheres jovens).
Um fator de risco é qualquer coisa que aumente o risco de contrair uma doença como o câncer. Diferentes tipos de câncer têm diferentes fatores de risco. Alguns fatores de risco, como tabagismo e exposição excessiva ao sol, podem ser alterados.
Outros, como sua idade ou histórico familiar, não podem ser alterados. Ter um fator de risco, ou mesmo muitos fatores de risco, não significa que você terá melanoma. Muitas pessoas com fatores de risco nunca desenvolvem melanoma. E algumas pessoas que a pegam podem ter poucos ou nenhum fator de risco conhecido.
Ainda assim, é importante saber sobre os fatores de risco para melanoma, pois pode haver coisas que você pode fazer para diminuir o risco de desenvolvê-lo. Se você corre um risco maior por causa de certos fatores, também há coisas que você pode fazer que podem ajudar a encontrá-lo mais cedo, quando é provável que seja mais fácil de tratar. Vários fatores de risco podem aumentar a probabilidade de uma pessoa desenvolver melanoma.
A exposição aos raios ultravioleta (UV) é um importante fator de risco para a maioria dos melanomas. A luz solar é a principal fonte de raios ultravioleta. Camas de bronzeamento artificial e lâmpadas solares também são fontes de raios ultravioleta.
Embora os raios ultravioleta representem apenas uma pequena porção dos raios solares, eles são a principal causa dos efeitos prejudiciais do sol na pele. Os raios ultravioleta danificam o DNA (genes) dentro das células da pele.
O câncer de pele pode começar quando esse dano afeta o DNA dos genes que controlam o crescimento das células da pele. O padrão e o momento da exposição aos raios ultravioleta podem desempenhar um papel no desenvolvimento do melanoma. Por exemplo, o melanoma no tronco (tórax e costas) e nas pernas tem sido associado a queimaduras de sol frequentes (especialmente na infância). Isso também pode ter algo a ver com o fato de que essas áreas não estão constantemente expostas à luz ultravioleta.
Algumas evidências sugerem que os melanomas que se iniciam nessas áreas são diferentes dos que se iniciam na face, pescoço e braços, onde a exposição ao sol é mais constante. E diferente de qualquer um deles são os melanomas nas palmas das mãos, solas dos pés, ou sob as unhas (conhecidos como melanomas lentiginosos acrais), ou em superfícies internas como a boca e vagina (melanomas mucosos), onde há pouca ou nenhuma exposição ao sol.

Um sinal (também conhecida como nevo) é um tumor pigmentado benigno (não canceroso). Os bebês geralmente não nascem com pintas; eles frequentemente começam a aparecer em crianças e adultos jovens. Tendo muitos sinais: a maioria dos sinais nunca causará problemas, mas alguém que tem muitos sinais tem maior probabilidade de desenvolver melanoma.
Sinais atípicos (nevos displásicos): essas manchas se parecem um pouco com as manchas normais, mas também apresentam algumas características de melanoma. Muitas vezes são maiores do que outras toupeiras e têm uma forma ou cor anormal. (Consulte Sinais e sintomas do câncer de pele com melanoma para obter descrições da aparência das manchas e dos melanomas.) Eles podem aparecer na pele exposta ao sol, bem como na pele geralmente coberta, como nas nádegas ou no couro cabeludo.
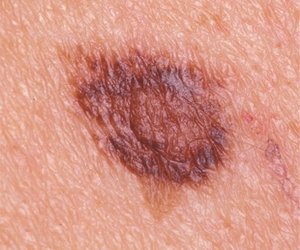
Os nevos displásicos geralmente ocorrem em famílias. Uma pequena porcentagem de nevos displásicos pode evoluir para melanomas. Mas a maioria dos nevos displásicos nunca se torna câncer, e muitos melanomas parecem surgir sem um nevo displásico pré-existente.
Síndrome do nevo displásico (síndrome do sinal atípico): Pessoas com essa condição hereditária têm muitos nevos displásicos. Se pelo menos um parente próximo teve melanoma, esta condição é referida como síndrome do melanoma e nevos múltiplos atípicos familiar ou FAMMM.
Pessoas com essa condição têm um risco muito alto de desenvolver melanoma ao longo da vida, por isso precisam fazer exames de pele regulares e completos feitos por um dermatologista (um médico especializado em problemas de pele). Às vezes, fotos de corpo inteiro são tiradas para ajudar o médico a reconhecer se as manchas estão mudando e crescendo. Muitos médicos recomendam que esses pacientes também sejam ensinados a fazer autoexames de pele mensais.
Nevos melanocíticos congênitos: Moles presentes no nascimento são chamados de nevos melanocíticos congênitos. O risco ao longo da vida de desenvolvimento de melanoma em nevos melanocíticos congênitos é estimado entre 0 e 5%, dependendo do tamanho do nevo. Pessoas com nevos congênitos muito grandes têm um risco maior, enquanto o risco é menor para aqueles com nevos pequenos. Por exemplo, o risco de melanoma é muito baixo em nevos congênitos menores que a palma da mão, enquanto aqueles que cobrem grandes porções das costas e nádegas (“nevos do tronco do banho”) apresentam riscos significativamente maiores.
Os nevos congênitos às vezes são removidos por cirurgia para que não tenham a chance de se tornarem câncer. Se os médicos aconselham a remoção de um nevo congênito, depende de vários fatores, incluindo seu tamanho, localização e cor. Muitos médicos recomendam que os nevos congênitos que não são removidos sejam examinados regularmente por um dermatologista e que o paciente seja ensinado a fazer autoexames de pele mensais.
Novamente, a chance de um único nevo se transformar em câncer é muito baixa. No entanto, qualquer um com muitos sinais irregulares ou grandes tem um risco aumentado de melanoma.
O risco de melanoma é muito maior para brancos do que para negros. Brancos com cabelos ruivos ou loiros, olhos azuis ou verdes ou pele clara que fica com sardas ou queimaduras com facilidade têm maior risco.
O risco de melanoma é maior se um ou mais parentes de primeiro grau (pais, irmãos, irmãs ou filhos) tiveram melanoma. Cerca de 10% de todas as pessoas com melanoma têm história familiar da doença.
O risco aumentado pode ser devido a um estilo de vida familiar compartilhado de exposição frequente ao sol, uma tendência familiar de ter pele clara, certas alterações genéticas (mutações) que ocorrem em uma família ou uma combinação desses fatores.
A maioria dos especialistas não recomenda que pessoas com histórico familiar de melanoma façam testes genéticos para procurar mutações que possam aumentar o risco, pois ainda não está claro o quão útil isso é. Em vez disso, os especialistas aconselham que façam o seguinte:
Faça exames de pele regulares com um dermatologista ou cirurgião oncológico.
Examine minuciosamente sua própria pele uma vez por mês
Seja particularmente cuidadoso com a proteção solar e evite os raios ultravioleta artificiais (como os de camas de bronzeamento)
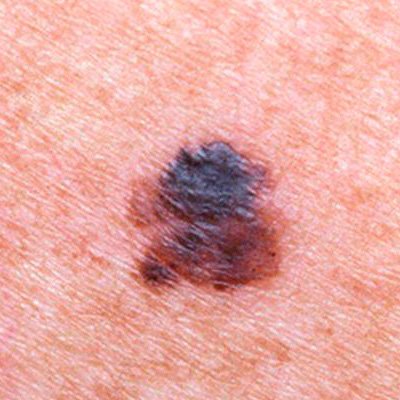
Uma pessoa que já teve melanoma tem um risco maior de ter melanoma novamente. Pessoas que tiveram câncer de pele de células escamosas ou basais também apresentam risco aumentado de desenvolver melanoma.
O sistema imunológico de uma pessoa ajuda a combater o câncer de pele e outros órgãos. Pessoas com sistema imunológico enfraquecido (devido a certas doenças ou tratamentos médicos) têm maior probabilidade de desenvolver muitos tipos de câncer de pele, incluindo melanoma.
Por exemplo, as pessoas que recebem transplantes de órgãos geralmente recebem medicamentos que enfraquecem o sistema imunológico para ajudar a evitar que rejeitem o novo órgão. Isso aumenta o risco de melanoma.
Pessoas infectadas com HIV, o vírus que causa a AIDS, geralmente têm o sistema imunológico enfraquecido e também apresentam risco aumentado de melanoma.

O melanoma é mais provável de ocorrer em pessoas mais velhas, mas também é encontrado em pessoas mais jovens. Na verdade, o melanoma é um dos cânceres mais comuns em pessoas com menos de 30 anos (especialmente em mulheres mais jovens). O melanoma que ocorre em famílias pode ocorrer em uma idade mais jovem.
Nos Estados Unidos, os homens têm uma taxa mais alta de melanoma do que as mulheres, embora isso varie com a idade. Antes dos 50 anos, o risco é maior para as mulheres; depois dos 50 anos, o risco é maior nos homens.
Não há maneira segura de prevenir o melanoma. Alguns fatores de risco, como idade, raça e histórico familiar, não podem ser controlados. Mas há coisas que você pode fazer que podem diminuir o risco de desenvolver melanoma e outros tipos de câncer de pele.
A maneira mais importante de diminuir o risco de melanoma é se proteger da exposição aos raios ultravioleta. Pratique a proteção contra o sol quando estiver ao ar livre.
Simplesmente ficar na sombra é uma das melhores maneiras de limitar sua exposição aos raios ultravioleta.
Muitas pessoas acreditam que os raios ultravioleta das camas de bronzeamento são inofensivos. Isso não é verdade. As lâmpadas de bronzeamento artificial emitem raios ultravioleta, que podem causar danos à pele a longo prazo e podem contribuir para o câncer de pele. O uso de solários tem sido associado a um risco aumentado de melanoma, especialmente se for iniciado antes dos 30 anos de idade. A maioria dos dermatologistas (dermatologistas) e organizações de saúde não recomendam o uso de solários e lâmpadas solares.
As crianças precisam de atenção especial, pois tendem a passar mais tempo ao ar livre e podem se queimar com mais facilidade. Os pais e outros cuidadores devem proteger as crianças da exposição excessiva ao sol, seguindo as etapas acima. As crianças precisam ser ensinadas sobre os perigos da exposição excessiva ao sol à medida que se tornam mais independentes.
Para obter mais informações sobre como proteger você e sua família da exposição aos raios ultravioleta, consulte Como me protejo dos raios ultravioleta?
Verificar sua pele regularmente pode ajudá-lo a detectar sinais novos ou anormais ou outros crescimentos e mostrá-los ao seu médico antes mesmo que tenham a chance de se transformar em câncer de pele.
Certos tipos de nevos (sinais) têm maior probabilidade de evoluir para melanoma. Se você tiver sinais, dependendo de sua aparência, seu médico pode querer observá-las de perto com exames regulares ou pode remover algumas delas se tiverem características que sugiram que podem se transformar em um melanoma.
A remoção de rotina de muitos sinais geralmente não é recomendada como forma de prevenir o melanoma. Alguns melanomas se desenvolvem a partir de nevos, mas a maioria não. Se você tem muitos sinais, recomenda-se fazer exames cuidadosos de rotina com um dermatologista, além de autoexames de pele mensais.
Se você encontrar uma mancha nova, incomum ou mutável, deve ser examinada por um médico com experiência no reconhecimento de câncer de pele. Consulte Sinais e sintomas do câncer de pele melanoma para obter descrições do que procurar.
Ter um sistema imunológico enfraquecido aumenta o risco de desenvolver melanoma e outros tipos de câncer de pele.
A infecção pelo HIV, o vírus que causa a AIDS, pode enfraquecer o sistema imunológico. Evitar fatores de risco conhecidos para infecção por HIV, como uso de drogas intravenosas (IV) e sexo desprotegido com muitos parceiros, pode diminuir o risco de câncer de pele e muitos outros tipos de câncer. (Para obter mais informações, consulte Infecção por HIV, AIDS e Câncer.)
Algumas pessoas precisam tomar medicamentos para suprimir o sistema imunológico. Isso inclui pessoas que fizeram transplantes de órgãos e algumas pessoas com doenças auto-imunes. Pessoas com câncer às vezes também precisam tomar medicamentos como quimioterapia, que podem diminuir sua função imunológica. Para essas pessoas, o benefício de tomar esses medicamentos provavelmente superará em muito o pequeno risco aumentado de desenvolver câncer de pele.
| Cookie | Duração | Descrição |
|---|---|---|
| cookielawinfo-checkbox-analytics | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookie is used to store the user consent for the cookies in the category "Analytics". |
| cookielawinfo-checkbox-functional | 11 months | The cookie is set by GDPR cookie consent to record the user consent for the cookies in the category "Functional". |
| cookielawinfo-checkbox-necessary | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookies is used to store the user consent for the cookies in the category "Necessary". |
| cookielawinfo-checkbox-others | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookie is used to store the user consent for the cookies in the category "Other. |
| cookielawinfo-checkbox-performance | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookie is used to store the user consent for the cookies in the category "Performance". |
| viewed_cookie_policy | 11 months | The cookie is set by the GDPR Cookie Consent plugin and is used to store whether or not user has consented to the use of cookies. It does not store any personal data. |